Intrakranielt EEG - Patientinformation
Link: Lægefaglig beskrivelse af hippocampectomi
Indholdsfortegnelse
Patientinformation om intrakranielt EEG ved udredning for epilepsi
Ved fokal epilepsi starter det epileptiske anfald i et mindre område af hjernebarken og hvis man kan lokalisere det og fjerne det kan epilepsien kureres. Hvis en MR-scanning viser en forandring som kan forklare epilepsien kan man gå direkte til kirurgisk resektion. Vis MR-scanningen er normal kan man ikke afgrænse epilepsien præcist nok til at en operation kan designes. De andre undersøgelser er ikke præcise nok til at skære efter. Det gælder semiologi, skalp-EEG, PET, SPECT og MEG
Skalp-EEG
Skalp-EEG måler elektriske strømme i hjernen ved at måle de strømme som når ud til overfladen til elektroder i hårbunden. Dette er naturligvis lidt usikkert da strømmen skal gå igennem hjernevæsken omkring hjernen, igennem hjernehinden, kranieknoglen og skalpen. Ved at lægge elektroderne ind i kraniet enten ovenpå hjernen eller inde i hjernen kommer elektroderne tættere på det epileptiske fokus vi leder efter.
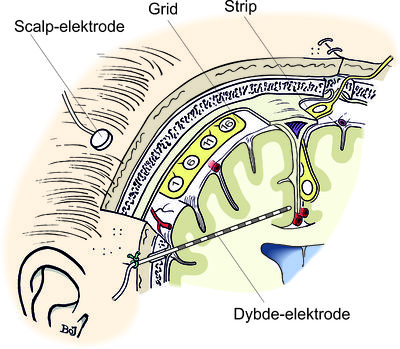
Grid
Et grid (engelse=gitter) er en gummifilm med elektroder placeret i et net med 1 centimeters mellemrum. Dette giver en systematisk undersøgelse af hjernebarken som vender ud mod overfladen, men det registrerer ikke hvad der sker i de dybe furer. Griddet lægges ind ved en operation hvor der gøres en større åbning i kraniet og det fjernes også ved en operation. Derfor skal man helst have en beslutning om resektion inden det er fjernes. Der er en tendens til at danne sig en blodansamling oven på griddet og dette kan give hovedpine og kan eventuelt afbryde undersøgelsen i utide.
Strips
En strip er et gummibånd med seks elektrode-kontakter i række som lægges på hjernens overflade. De kan føres ind gennem borehul i kraniet på 12 mm diameter og kan gøres i lokalbedøvelse. De kan fjernes ved at trække dem ud gennem hullet. Ved at føre dem ind i stjerneformation ud fra borehullet kan man undersøge et større område.
Dybdeelektroder
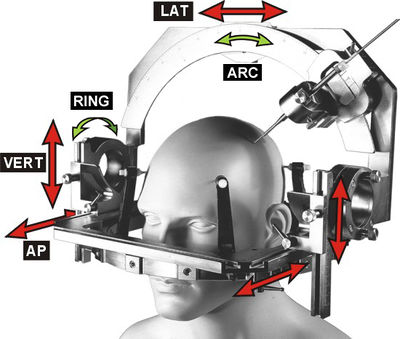
Elektroderne er sonder med en millimeter tykkelse og kontakter for hver 5 mm. De føres ind gennem et borehul i kraniet på 3 mm. Retning og målpunkt er nøje planlagt på en 3D MR-scanning. Teknikken hedder stereotaxi. En ramme monteres på hovedet ved at fire skruer skrues ind i hovedbunden og presser sig ind i kraniet så den sidder fast. Forinden er huden lokalbedøvelse. En CT-skanning udføres og her kan rammen ses så man får et koordinatsystem i hovedet at arbejde efter. CT-skanningen kan lægges sammen med den MR-scanning som er foretaget tidligere. Således kan man planlægge elektrodernes placering på MR hvor man kan se hjernens struktur og blodkarrene. For hver elektrode leverer computerprogrammet seks koordinator; tre for målpunktet og to vinkler som definerer retningen. En ekstra ramme sættes ovenpå hovede-rammen (Se fig).
Her kan i seks koordinater indstilles så et rør peger ind mod hovedet i den rigtige retning. Huden lokalbedøves. Der gøres en 5 mm åbningen i huden og der bores et hul på 3 mm. Elektroden på 1 mm som har en stump spids føres ind igennem hjernen. Der er ikke nogen følesans i hjernen og det mærkes ikke. Hjernevæv har en konsistens som fast budding, og nervevævet skubbes til side når elektroden passer og der kommer kun ubetydelige skade med mindre et blodkar beskadiges. Der lægges 10 til 15 elektroder. Elektroderne sys fast til huden og rammen tages af hovedet.
Risiko og gener
Risiko der er 1 % risiko for en alvorlig hjerneblødning og noget større risiko for mindre blødninger som ikke giver symptomer. Der er gener forbundet med at få påsat rammen og lagt elektroderne. Det er smertefuldt at få lagt lokalbedøvelse og alligevel kan der være nogen smerte og trykkende fornemmelse når rammen skrues på, men efter 5 minutter har man vænnet sig til at have den på. Det er stressende at blive boret i kraniet, men det er mest den første elektrode. En narkosesygeplejeske kan give beroligende medicin. man kan godt foretage operationen i fuld bedøvelse men der er nogle fordele ved at være vågen. I det usandsynlige tilfælde af en blødning vil den hurtigere blive opdaget hos en vågen patient, idet det vil vise sig ved hovedpine, og man kan tidligere handle. Man kan også hurtigere komme i gang med EEG-undersøgelsen.
EMU Epilepsi moniturerings enhed
Patienten observeres på intensiv afdeling nogle timer eller et døgn hvorefter vedkommende køres til EMUen 2094 og elektroderne kobles til EEG-apparatet og videokameraet rettes ind. Hvis anfald er sjældne aftrappes epilepsi-medicinen. Man bør se et par anfald af den for patientens sædvanlige type før man afbryder. Patienten vil kunne få en foreløbig konklusion i slutningen af EMU-opholdet, men den endelige afgørelse om en resektion er mulig vil blive givet efter at alle data er analyseret omhyggeligt.
Gener
Mapping
Chancer for succes
Selvom elektroderne bliver lagt optimalt og der kommer anfald i EMUen er det ikke sikkert at man kan lokalisere epilepsiens udspring. Selvom man får et klart indtryk af epilepsiens starter i et mindre område er det ikke sikkert at en operation vil hjælpe. Det vil sige at en patient med en normal scanning hvor man leder efter epilepsiens udspring måske har under 50 % chance for at blive anfaldsfri efter en længere udredning og to operationer (elektroder + resektion) Derfor bør patienten være meget motiveret og ikke for gammel. Epilepsien skal være alvorlig og ikke kunne behandles med medicin.
Operationen
Ved en standard-operation fjerner man den forreste trediedel af tindingelappen samt amygdala og de forreste 2/3 af hippocampus. Vi fjerner lidt hår og foretager et snit foran øret gennem tyggemusklen. Der saves et rundt hul i kraniet på 5 cm i diameter.
På siden om Kraniotomi kan du læse om åbning af kraniet
På den lægefaglig beskrivelse af hippocampectomi kan du se en video af operationen, men start kun videoen hvis du er klar til at se en hjerneoperation.
Bivirkninger
Nogle patienter har meget hovedpine efter en tindingelapsoperation og der må behandles med kraftig smertestillende medicin i flere dage. Træthed er en bivirkning som er meget hyppig. Den aftager over uger til måneder.
Komplikationer
Komplikationer er betegnelsen for utilsigtede hændelser under og efter operationen som giver alvorlige symptomer. Vi gør alt for at undgå komplikationer, men alligevel sker det i sjældne tilfælde uden at man kan sige der er begået en fejl, idet vi arbejder på grænsen af det mulige. Heldigvis er det sådan at jo mere alvorlig en komplikation er des sjældnere optræder den. Desuden vil symptomerne fra komplikationen være værst lige efter operationen og herefter bedres. Lette symptomer kan svinde helt, mens svære symptomer kan bedres men give et varigt mén. En af de værste komplikationer er aflukning af et blodkar med efterfølgende blodpropsdannelse eller en blodansamling efter operationen. Det kan give en svær halvsidig lammelse og evt. talebesvær. Efter lang genoptræning kan man måske gå med spastisk halvsidig lammelse og gøre sig forståelig. I så tilfælde kan epilepsien godt være kureret, men man ville nok hellere have levet med sin epilepsi. Risikoen for denne alvorlige komplikation er ca 1 %, men bliver højere med stigende alder eller hvis man har andre sygdomme som sukkersyge eller hjertekarsygdomme. Der er en lille risiko for infektion i såret og det kan som regel klares med antibiotika.
Forholdsregler
Hvis du får blodfortyndende medicin er det vigtigt at nævne det ved den indledende samtale idet vi skal tage forholdsregler. Blodfortyndende medicin er fx hjertemagnyl og marevan, og ibumetin og fiskeolie er også let blodfortyndende. Epilepsipræparatet Valproat (Deprakine, Delepsine) hæmmer blodpladerne og vi skal tage en blodprøve for at undersøge det. Rygning øger risikoen lidt for sårinfektion. Det er godt at stoppe rygning før operationen. Også for indlæggelsen bliver lettere.
Praktiske forhold
Nogle uger inden operationen vil du blive indkaldt til ambulatoriet hvor du vil modtage individuel information om dit tilfælde og operation. I ambulatoriet vil vi også gøre dig klar til operation, dvs. vi tager blodprøver, taster din medicin ind i medicinprogrammet og du bliver set af narkoselæge. Operationen foretages typisk på en onsdag. Du kan møde på afdelingen tidligt om morgenen samme dag hvor du har fastet fra midnat. Hvis du bor langt væk kan vi arrangere indlæggelse dagen før eller overnatning på patienthotellet. Efter operationen er man 6 timer på opvågningsafsnittet. Hvis din epilepsi behandles på epilepsihospitalet Filadelfia bliver du overflyttet dertil om fredagen.